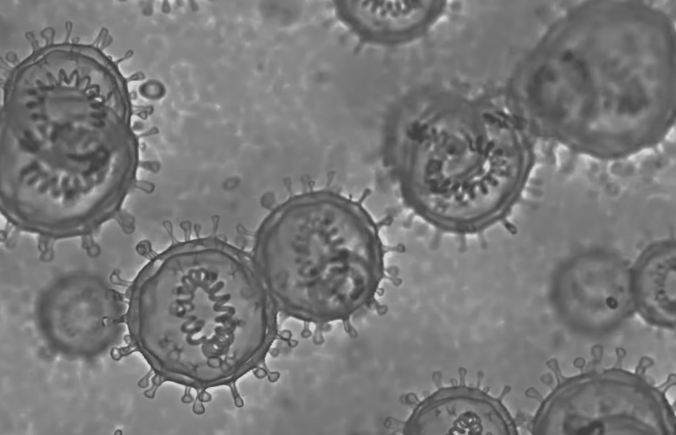
¿Qué es el COVID-19?
Del acrónimo inglés para Coronavirus Disease 2019 (Enfermedad por Corona Virus 2019 en español), el COVID-19 es una enfermedad infecciosa causada por el virus SARS-COV-2. Sus síntomas son muy parecidos a los de la gripe fiebre, tos seca, disnea, diarrea, mialgia y fatiga, en casos graves neumonía, síndrome de dificultad respiratoria aguda, sepsis y choque séptico, en cuyos casos son causante de la muerte en el 3% de los infectados.
El origen
Se detectó por primera vez en la ciudad de Wuhan, provincia de Hubei en China en diciembre del 2019, habiéndose propagado a más de 100 territorios, el 11 de marzo del 2020 la OMS la declaró pandemia.
Mecanismo de acción
Una vez el virus SARS-COV-2 entra a las células, se adueña de las máquinas de síntesis obligándolas a fabricar copias del mismo, a través de la síntesis del ARN (material genético del SARS-COV-2) y de la síntesis de las proteínas, los nuevos virus sintetizados destruyen las células por la acumulación intracelular, y luego emergen para infectar a las células vecinas y repetir el ciclo.
Transmisión
La transmisión del SARS-COV-2 se produce mediante la exposición pequeñas gotas de secreciones (microgotas de Flügge) despedidas por un portador del virus (el cual puede estar asintomático o estar incubando el virus) al hablar respirar toser o estornudar y pasar directamente a otra persona mediante la inhalación o por contacto con objetos y superficies que hayan estado expuestas a dichas secreciones, y a través de las manos u otras partes del cuerpo que puedan recogerlas del ambiente o medio contaminado y que se pongan en contacto con las mucosas orales nasales u oculares, al tocarse la boca, nariz y ojos, esta última es la forma más común de contagio ya que el virus puede permanecer viable hasta por un periodo de dos días, en cualquier objeto.
El periodo de Incubación,
(tiempo entre la infección y el inicio de los síntomas) según la OMS (Organización Mundial de la Salud) es dos a diez días, aunque para la CDC (Centro para el Control y la Prevención de las Enfermedades) de los Estados Unidos entre dos a catorce días, en promedio entre 5 y 6 días para el inicio de los síntomas. Según modelos matemáticos aplicados a los datos recolectados, el 97,5% de los contagiados ya abrían presentado síntomas a los 11,5 días menos del 2,5% presentan síntomas en 2 días, e incluso hay estudios de investigadores chinos donde encontraron casos cuyos periodos se prolongaron hasta los 24 días. Existe alguna evidencia que sugiere que el virus puede transmitirse uno o dos días antes que se tengan los síntomas ya que la enfermedad alcanza un pico al final del periodo de incubación.
Las personas infectadas pueden estar asintomáticas o presentar un cortejo de síntomas desde leves a muy graves, fiebre, disnea y tos seca son los síntomas más frecuentes mientras que la diarrea y otros síntomas de rinofaringe como estornudos rinorea y dolor de garganta son menos frecuentes así como la pérdida del olfato y del gusto. Aunque las personas de avanzada edad son más vulnerables a la enfermedad, a mitad de marzo del 2020, la OMS recordó que los jóvenes también pueden tener complicación e incluso la muerte por la enfermedad.
No se conoce un tratamiento efectivo para la enfermedad,
las investigaciones para encontrar el tratamiento eficaz comenzaron en Enero del 2020, pero es probable que no haya resultados hasta el 2021, primero se empezaron a comprobar la eficacia de tratamientos ya existentes contra la neumonía, la OMS recomienda ensayos controlados aleatorios con voluntarios para comprobar la efectividad y seguridad de algunos potenciales tratamientos.
Para prevenir la expansión del virus los gobiernos han impuesto en sus territorios cuarentenas, restricción de viajes, confinamientos, cancelación de eventos, y aglomeraciones, cierre de establecimientos, la pandemia está teniendo un impacto socioeconómico global, el miedo a la escasez de provisiones ha llevado a compras de pánico, ha habido desinformación y teorías conspirativas difundidas sobre el virus así como incidentes de xenofobia y racismo.
Los métodos de diagnósticos,
recomendados en un principio estaban basados en el riesgo epidemiológico y las características clínicas, esto incluía identificación de pacientes que habían viajado a la ciudad de Wuhan o habían tenido contacto con alguien infectado, además de dos o más síntomas (fiebre, signos radiológicos de neumonía así como recuento normal o bajo de leucocitos), luego la OMS publicó varios protocolos para el diagnostico de la enfermedad y la prueba elegida fue RT-PCR en tiempo real (o retrotranscripcion segida de reacción en cadena de la polimerasa cuantitativa, realizada en muestras respiratorias o de sangre, los resultados estaban disponibles al 30 de Enero de 2020 en pocas horas o días, sin embargo el neumólogo chino Wang Chen informó que esta prueba daría falso positivo en el 50% al 70% de los casos.
Cual es la diferencia entre la prueba RT-PCR (acreditada por OMS) y las pruebas rapidas para SARS-CoV-2
Por todo el mundo se están empleando las llamadas Pruebas Rápidas para la detección del COVID-19, ya que sus resultados se obtienen en minutos, pero estas pruebas no están acreditadas oficialmente por la OMS, dicho organismo recomienda la denominada RT-PCR (Reverse Transcription – Polymerase Chain Reaction) por sus siglas en inglés, la razón de esto se explica a continuación:
El proceso comienza con una obtención de una muestra de secreción Nasofaríngea u Orofaríngea, ayudado de un hisopo especial flexible, el hisopo es depositado en un tubo que contiene una solución que conservará la muestra hasta ser llevada al laboratorio.
El Virus esta formado por una sola cadena de ARN (monocatenario positivo) como material genético, el cual es extraído de la muestra en los laboratorios, pero no hay manera de saber si el ARN corresponde al virus o al de la persona que se le realiza la prueba. Sabemos que el SARS-CoV-2 tiene que hacer sus propias copias de su ARN usando una proteína llamada ARN-Polimerasa dependiente de ARN (RdRP) que se encarga de sintetizar su propio material genético, el virus protege este material genético en una cubierta de proteínas llamada CÁPSIDE y esta proteína esta codificada por el Gen N, De igual forma es necesario que el virus envuelva esa cápside para poder penetrar en otras células, esta envoltura esta codificada por el Gen E.
Los seres humanos no tenemos en nuestro genoma información genética para crear estás proteínas (E, N, RdRP), de lo que se deduce que si en una muestra se encuentran estos genes, la persona esta infectada.
Como el virus y su material genético son muy pequeños no es fácilmente detectable, por lo tanto hay que hacer millones de copias, las pruebas PCR funcionan con ADN por lo tanto el ARN debe ser transformado por un proceso llamado Transcripción Inversa o Retrotranscripción el cual consiste en pasar ARN a ADN mediante una reacción mediada por la enzima Transcriptasa Inversa.
En la RT-PCR se abre la cadena de ADN para que podamos acceder a los genes RdRP, N y E del virus con pedacitos complementarios de estos genes, conocidos como PRIMERS, los cuales complementan las secuencias de los mismo según las reglas de la bioquímica (A con T y G con C), los Primers tienen unidos a sus extremos dos moléculas, un fluoróforo y un apagador, si el fluoroforo está lejos del apagador emite luz, como ya mencionados debemos hacer millones de copias para poder ver si existen genes virales, este trabajo lo hace la Polimerasa Taq que es un tipo de ADN Polimerasa termoestable, la cual desplazará el Primers desintegrándolos de tal forma que el Fluoróforo estará lejos del apagador y emitirá luz, si los genes virales se encuentran en la muestra, la Polimerasa Taq (TaqPol) desplazará los primers a medida que pasan los ciclos (que son los cambios repetidos que permitieron realizar las copias) y habrá mas fluorescencia, si la fluorescencia es mayor estamos frente a un caso positivo, todo este proceso dura alrededor de 4 horas.
La razón por la cual las pruebas rápidas no están oficialmente certificadas como un diagnóstico certero es que cuando la persona es infectada por un virus, entra en lucha con nuestro sistema inmune, si este logra vencer el virus creará un sistema de proteínas de vigilancia que lo neutralizará si entra de nuevo al cuerpo, es decir los llamados anticuerpos, las pruebas rápidas identifican anticuerpos incluso si el paciente ya se ha recuperado o si no presenta síntomas, por lo tanto no puede detectar una infección temprana o aguda del SARS-CoV-2, solo se podría rastrear la línea de transmisión de pacientes que estuvieron enfermos.
